Symptomen van Lymfeknoptuberculose, oorzaken, behandeling
de ganglionar tuberculose is de tuberculeuze infectie die behalve de longen ook de lymfeklieren treft, vooral de cervicale en supraclaviculaire lymfeklieren. Het is een van de oudste ziekten ter wereld en wordt voornamelijk veroorzaakt door twee soorten mycobacteriën, Mycobacterium tuberculosis en in uitzonderlijke gevallen de Mycobacterium bovis..
De infectie vindt meestal plaats door druppeltjes speeksel die worden verdreven door patiënten die zijn geïnfecteerd en geïnhaleerd door gezonde patiënten. Andere vormen van besmetting van de tuberculosebacillus staan bekend als door de huid of de placenta, maar ze zijn uiterst zeldzaam en hebben geen epidemiologische significantie.
Ongeveer 33% van de gevallen van tuberculose heeft niet alleen invloed op de longen, maar ook op andere organen. Deze gevallen staan bekend als extrapulmonale tuberculose.
index
- 1 oorzaken
- 2 symptomen
- 3 Diagnostische tests
- 4 Diagnose
- 5 Behandeling
- 6 Referenties
oorzaken
Tuberculeuze infectie wordt meestal opgelopen door lucht door druppels die worden uitgedreven door hoest of niezen.
Patiënten met extrapulmonale tuberculose, zonder longtuberculose, hebben niet het vermogen om besmettelijk te zijn door middel van transmissie.
Echter, patiënten met extrapulmonale tuberculose die ook longtuberculose hebben, als ze kunnen worden besmet door de lucht.
Betrokkenheid van de tuberkelbacillen naar lymfeklieren vindt primair verlaagde immuniteit, waaronder HIV-geïnfecteerde patiënten, kinderen, ouderen, diabetici, alcoholisten, onvoldoende nier transplantatie ontvangers en patiënten met actieve maligniteit of chemotherapie.
symptomen
Ganglionaire tuberculose manifesteert klinisch de symptomen en tekenen die kenmerkend zijn voor pulmonale tuberculose (koorts, diaforese, gewichtsverlies, malaise) en bovendien lymfoadenitische manifestaties.
In sommige gevallen kunnen de extrapulmonaire manifestaties echter afzonderlijk worden weergegeven, waarvoor specifieke en bewezen diagnostische methoden nodig zijn om de aanwezigheid van de bacillus aan te tonen..
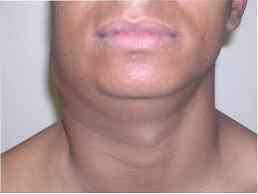
De eerste manifestatie is de adenomegalie van de langzame evolutie, voornamelijk in de cervicale en supraclaviculaire ganglia, die bekend staat als "escrófula".
De primaire functie van deze adenomegalia is dat het pijnloos en begin elke perfect gescheiden en dan beginnen te verenigen in een "massa" die nog pijnloos en kunnen soms fistularse en slijk.
Diagnostische tests
De diagnostische methoden voor tuberculose zijn voornamelijk gebaseerd op de microbiologische studie van respiratoire secreties (sputum) om de aanwezigheid van de bacil te controleren..
Er is ook de tuberculinetest of PPD, een gezuiverd eiwitderivaat van tuberkelbacillen, dat intradermaal wordt toegediend. Als er een lokale reactie is, duidt dit op een mycobacteriële infectie.
PPD is een huidtest om latente tuberculose-infectie te detecteren bij mensen die het BCG-vaccin niet hebben gekregen.
Om deze test uit te voeren, wordt een dosis PPD van 0,1 cc VSC toegediend en na 48 - 72 uur wordt de induratie afgelezen product van de injectie van het subcutane derivaat.
Als de induratie meer dan 5 mm bedraagt, wordt het als positief beschouwd bij patiënten die als hoog risico worden beschouwd als HIV +, getransplanteerd en onvoldoende renaal..
Als de induratie 10 mm is, wordt het als positief beschouwd bij patiënten met een gemiddeld of matig risico, zoals degenen die intraveneuze geneesmiddelen, diabetici of kinderen jonger dan 4 jaar gebruiken..
Bij patiënten zonder enig type risico wordt een verharding groter dan 15 mm als positief beschouwd voor de aanwezigheid van mycobacteriën.
diagnose
Extrapulmonale tuberculose is onderverdeeld in twee groepen; extrapulmonale tuberculose met bacteriologische demonstratie en extrapulmonale tuberculose zonder bacteriologische bevestiging.
Er zijn vier criteria om de diagnose van extrapulmonale tuberculose te bepalen zonder bacteriologische bevestiging, waarvan er ten minste drie aanwezig moeten zijn om het vast te stellen. De criteria zijn:
- Klinische en epidemiologische diagnose vastgesteld door een specialist op basis van de locatie.
- Negatieve cultuur van het genomen monster volgens extrapulmonaire locatie.
- Beeldvormingsbevindingen (röntgenstralen, MRI, echo of CT) die compatibel zijn met tuberculose-laesies.
- Anatomopathologisch onderzoek.
Om de diagnose van lymfkliertuberculose vast te stellen, wordt een naaldpunctie met fijne naald (FNAB) van het getroffen ganglion uitgevoerd, wat een diagnostische bevestiging van 80% van de gevallen mogelijk maakt.
Op dezelfde manier kan een eerder verwijderde lymfeklier worden gebiolo- geerd, waarbij bacteriologische bevestiging wordt bereikt met de identificatie van granulomateuze laesies met zichtbare zuurvaste bacilli of zonder de aanwezigheid daarvan..
behandeling
De behandeling van tuberculose heeft twee hoofddoelen:
-Om ervoor te zorgen dat patiënten niet potentieel infectieus zijn en daardoor de transmissie onderbreken-
-Vermijd morbiditeit en mortaliteit en resistentie tegen geneesmiddelen bij reeds geïnfecteerde patiënten.
Het schema voor de behandeling van lymfkliertuberculose is afhankelijk van de categorie waarin de patiënt zich bevindt en bestaat uit twee fasen: een initiële of bacteriedodende en een voortzetting- of sterilisatiefase..
Om de categorie te stellen rekening met factoren zoals leeftijd, comorbiditeit, de toegang tot een gecontroleerde dicht ambulante behandeling, inkomen of de Intensive Care Unit (ICU) worden genomen en als er geen antwoord op de eerste behandeling regime of.
Het algemene schema is dat van patiënten ouder dan 15 jaar en bestaat uit 4 geneesmiddelen: Rifampicine, Isoniazid, Pyrazinamide en Isoniazid..
Deze geneesmiddelen hebben oraal goede absorptie en hun maximale concentratie wordt bereikt tussen 2 en 4 uur na hun inname met totale gal- en darmeliminatie binnen 24 uur.
Het behandelingsregime voor zowel kinderen als volwassenen bestaat uit een initiële of bacteriedodende fase van twee maanden waarin de vier geneesmiddelen dagelijks worden ontvangen van maandag tot vrijdag of 3 keer per week: maandag, woensdag en vrijdag.
In het geval van patiënten die in de Intensive Care Unit (ICU) zijn opgenomen, moet de behandeling 7 dagen per week worden ontvangen.
De doses van de beginfase worden als volgt verdeeld:
- Etambutol 1200 mg.
- Isoniacid 300 mg.
- Rifampicine 600 mg.
- Pyrazinamide 2 gr.
De voortzetting fase bestaat uit de toediening van rifampicine en isoniazide eenmaal per week gedurende 4 maanden in de volgende doses:
- Isoniacid 600 mg.
- Rifampicine 600 mg.
Op deze manier wordt voldaan aan het volledige behandelingsschema van 6 maanden, waardoor niet alleen de pathologie wordt geëlimineerd, maar ook het risico op herhaling wordt geminimaliseerd..
referenties
- Harrison Principles of Internal Medicine. 18e editie. Redactie Mc GrawHill. Volume 1. Hoofdstuk 165. Ziekten veroorzaakt door mycobacteriën. P. 1340 - 1359.
- José H. Pabón. Clinical Practice Consultation - Medisch. Medical Editorial Medbook. Hoofdstuk I. Interne geneeskunde. Sectie I: infectieziekten. Tuberculose. P. 25 - 37.
- Miguel Alberto Rodríguez Pérez. Cervicale ganglionar tuberculose. Journal of Otorhinolaryngology and head and neck surgery. Vol 72. Nee 1. Santiago de Chile. April 2012. Teruggeplaatst van: scielo.conicyt.cl
- Shourya Hedge Tuberculeuze lymfadenitis: vroege diagnose en interventie. Journal of International Oral Health. US National Library of Medicine. National Institutes of Health. Teruggeplaatst van: ncbi.nlm.nih.gov
- Sharma SK, Mohan A. Extrapulmonale tuberculose. Indian J Med Res (2004) 120: 316-53. Teruggeplaatst van: ncbi.nlm.nih.gov


