Wolff-Parkinson-White Syndrome Symptomen, Oorzaken en Behandeling
de Wolff-Parkinson-White-syndroom of preexcitation syndroom is een afwijking in het cardiovasculaire systeem die leidt tot het optreden van aritmieën.
Het verschijnt meestal op zeer vroege leeftijd (tijdens zwangerschap, baby's of kinderen), maar heeft gelukkig effectieve remedies zoals ablatie.
In dit artikel zullen we een andere reeks behandelingen samenvatten, evenals de definitie van de aandoening, de symptomen, diagnose of oorzaken ervan en reageren op de vraag of het een erfelijk syndroom is of niet, een van de grootste zorgen van patiënten.
Kenmerken van het Wolff-Parkinson-White-syndroom
Het syndroom van Wolff-Parkinson-White dankt zijn naam aan de drie artsen die het voor het eerst beschreven in 1930. Het vonnis was een elektrocardiografische verandering die bij jonge mensen voorkwam en leidde tot paroxismale tachycardie..
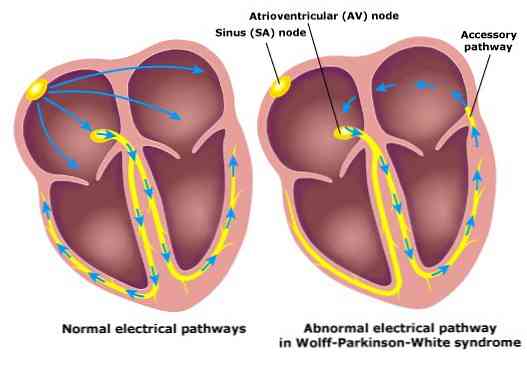
Wolff-Parkinson-White syndroom wordt gekenmerkt door een afwijking in het cardiovasculaire systeem. Het heeft met name een extra pad naar een abnormale elektrische verbinding waardoor de elektrische impuls vanuit het atrium naar de ventrikel kan gaan, die zijn gebruikelijke pad niet zou volgen.
Deze accessoire-route begunstigt het verschijnen van aritmieën, zoals paroxismale tachycardie. Deze tachycardieën zijn het gevolg van het ontstaan van abnormale elektrische circuits tussen het orale geleidingssysteem en de accessoire-route, ook wel terugkeer genoemd.
Wolff-Parkinson-White syndroom is een van de problemen van de hartslag die kan worden gevonden bij baby's en kinderen.
Patiënten met dit type syndroom hebben meestal een hoger risico op een plotselinge dood, dus het is handig om metingen uit te voeren via elektrocardiogrammen en echocardiogrammen.
Als er een verhoogd risico is op een plotseling overlijden of als u aritmieën wilt elimineren, kan een elektrofysiologisch onderzoek worden uitgevoerd. Dit stelt ons in staat om deze accessoire-route te lokaliseren en te bestuderen, om deze te elimineren door middel van radiofrequente stromen (ook bekend als ablatie)..
Succes met deze techniek is meer dan bewezen, aangezien ongeveer 90% slaagt zonder complicaties. Antirritmica kunnen ook worden gebruikt.
frequentie
De incidentie van deze pathologieën is 1-3 per 1.000 individuen, waarvan wordt aangenomen dat ongeveer 65% van de adolescenten en 40% van de personen ouder dan 30 jaar asymptomatisch zijn, dat wil zeggen zonder enig type van symptoom (Spaanse Vereniging voor Cardiologie, 2012).
Er is ook waargenomen dat er een incidentie is van 5,5 per 1000 patiënten met het Wolff-Parkinson-White-syndroom bij een eerstegraads familielid..
diagnose
De diagnostische omstandigheden zijn afhankelijk van de leeftijd. In de kindertijd wordt het eerste levensjaar meestal gediagnosticeerd na episodes van tachycardie.
De meeste landen missen volgens een Europace-studie in 2013 richtlijnen voor het beheer van deze patiënten. In Spanje heeft de Spaanse Vereniging voor Cardiologie echter een gids uit 2012 voor het beheer van asymptomatische patiënten met deze pathologie aan haar webpagina toegevoegd..
Nadat alle symptomen zijn geëvalueerd, zal de arts, als hij gelooft in de mogelijkheid dat de patiënt lijdt aan dit symptoom, hem doorverwijzen naar een cardioloog om een elektrocardiogram (ECG) te laten uitvoeren..
Een ECG is een test die de hartslag en elektrische activiteit registreert. Het wordt gevormd door kleine elektroden die in armen, borst en benen worden gestoken. Als ons ECG een ongebruikelijk patroon registreerde, zou de diagnose van het Wolff-Parkinson-White-syndroom worden bevestigd.
symptomen
Hoewel het een aangeboren aandoening is, verschijnen de symptomen mogelijk pas in de late adolescentie of in de vroege volwassenheid.
Met betrekking tot de afleveringen van de hartslag, deze variëren afhankelijk van de kenmerken van de mensen. Sommige hebben slechts enkele afleveringen, anderen kunnen zelfs 1 of 2 keer per week of meer ervaren.
Supraventriculaire tachycardie (SVT) is een abnormaal snelle hartslag van meer dan 100 slagen per minuut.
Een persoon die aan dit syndroom lijdt, kan de volgende symptomen hebben:
-Onderdrukking of pijn in de borst
-duizeligheid
-Je zwak voelen
-zwijm
-Moeilijkheden met ademhalen (kortademigheid)
-hartkloppingen
-Verminderde inspanningstolerantie
-angst
-In sommige gevallen kun je het bewustzijn verliezen (syncope)
Een ander symptoom dat de patiënt kan ervaren met WPW is atriale flutter, waarbij het atrium in een zeer hoge snelheid klopt; of atriale fibrillatie, waarbij er een snelle onregelmatige samentrekking van de spierwand is.
Atriale fibrillatie kan op verschillende manieren worden gedefinieerd, afhankelijk van de mate waarin het u beïnvloedt. Dit zijn:
-paroxysmale atriale fibrillatie: verdwijnt meestal na 48 uur zonder enige vorm van behandeling.
-Aanhoudende atriale fibrillatie: de duur van elke aflevering is meestal 7 dagen of minder als dat zo is.
-Langdurige persisterende atriale fibrillatie: Dit betekent dat u gedurende ongeveer een jaar of langer permanent boezemfibrilleren hebt gehad.
-permanente atriale fibrillatie: dit type fibrillatie zou de hele tijd aanwezig zijn.
Het komt zeer zelden voor dat ventriculaire fibrillatie optreedt bij het syndroom van Wolff-Parkinson-White, omdat dit zou leiden tot hartstilstand en plotselinge dood.
Ventriculaire fibrillatie treedt op wanneer de elektrische activiteit van het hart verstoord raakt, wat resulteert in een gebrek aan coördinatie van de hartslag en een storing van de ventrikels.
Een normaal hart heeft een geleidingspad of is ook bekend als (een bundel van His), waar de elektrische impulsen worden overgebracht van de kleine holten van het hart (atria) naar de grote (ventrikels).
Maar in het geval van het syndroom van Wolff-Parkinson-White hebben individuen een tweede abnormaal geleidingspad, de Kent-straal, die verantwoordelijk is voor het verzenden van extra elektrische impulsen van de spieren van het atrium naar de ventrikels.
oorzaken
Over het algemeen worden de gevallen van het syndroom van Wolff-Parkinson-White veroorzaakt door een eenvoudige kans zonder a priori zonder duidelijke reden.
In sommige gevallen kan het echter een genetische oorsprong hebben, dus ze worden overgeërfd op een autosomaal dominante manier.
Hoewel het in een zeer klein aantal voorkomt, is een van de meest bekende oorzaken die aanleiding geven tot het syndroom van Wolff-Parkinson-White mutaties in het PRKAG2-gen.
Dit gen kan betrokken zijn bij de ontwikkeling van het hart voor de geboorte, hoewel de rol nog steeds onbekend is, omdat men zich afvraagt of de mutaties ervan leiden tot de ontwikkeling van hartafwijkingen zoals het syndroom van Wolff..
Volgens onderzoeksgegevens wordt gesuggereerd dat deze mutaties de activiteit van AMP-geactiveerde proteïnekinase in het hart veranderen, maar het is niet helemaal duidelijk of de veranderingen die optreden het gevolg zijn van een te hoge activatie of een verminderde activiteit..
Andere studies suggereren dat deze veranderingen in proteïnekinase-activiteit gerelateerd zijn aan de verandering die kan optreden in de ionenkanalen van het hart.
Deze ionkanalen zijn essentieel voor het ritme van het hart, omdat ze positief geladen atomen zijn binnen en buiten de cel.
Aan de andere kant geloven verschillende onderzoekers dat het familiale WPW-syndroom te wijten is aan een glycogeenopslagstoornis.
behandeling
De keuze van de behandeling hangt zowel af van de kenmerken van de patiënt als van de ernst van hun symptomen.
Die procedures en specifieke therapeutische interventies kunnen variëren, afhankelijk van vele factoren, zoals het type aritmie, de frequentie, de ernst van de symptomen, het risico op hartstilstand en de algemene gezondheid en / of andere elementen.
De techniek van ablatie is de enige die de ziekte vandaag zeker kan genezen, waardoor het niet nodig is om medicatie voor het leven te gebruiken.
Als de patiënt verschillende aritmieën heeft en gevaarlijk is, wordt katheterablatie meestal als eerste optie gebruikt.
Deze procedure omvat het inbrengen van een katheter in een slagader door een kleine snede die dichtbij de lies is gemaakt, zodat deze het hartgebied kan bereiken en het deel kan vernietigen dat de tachycardie veroorzaakt. Ze hebben een succes van meer dan 80%
Sommige van de medicijnen die kunnen worden gebruikt om episodes van aritmie te beheersen zijn: adenosine, procaïnamide, sotalol, flecainidia, ibutilide en amiodaron. Andere medicijnen zoals verapamil kunnen het risico op ventriculaire fibrillatie verhogen, dus het gebruik ervan moet speciaal worden aangegeven.
Een andere techniek in het geval dat de vorige behandelingen niet kunnen worden gebruikt, is een openhartoperatie om de accessoire route te dichten of te bevriezen. Deze interventie kan ook een permanente remedie voor dit syndroom bieden.
Er zijn drie technieken die kunnen helpen een episode te stoppen. Dit zijn:
-De vagale manoeuvres: is een techniek die kan helpen de zenuw te stimuleren die elektrische signalen vertraagt.
-drugs: Een adenosine-injectie kan abnormale elektrische signalen blokkeren.
-cardioversie: is een type elektrische schoktherapie die het hart op een normale snelheid schudt. Deze kunnen worden uitgevoerd in het ziekenhuis, net als de vorige.
De technieken die ons kunnen helpen nieuwe afleveringen te voorkomen zijn de volgende:
-veranderingen in levensstijl: een gezond dieet volgen, en vermijden wat ons de afleveringen veroorzaakt.
-geneesmiddel: medicijnen zoals amiodaron helpen bij het voorkomen van aanvallen door het verminderen van elektrische impulsen in het hart.
-katheter ablatie
prognose
In de meeste gevallen geneest de ablatie-operatie deze aandoening met een effectiviteit van de procedure die ligt tussen 85 en 95%.


